Konisation
Eine Konisation ist ein Eingriff am Gebärmutterhals. Meist wird sie durchgeführt, wenn der Pap-Test im Rahmen der gynäkologischen Krebsfrüherkennung auffällig war. Erfahren Sie, wie eine Konisation abläuft, wann sie ratsam ist und welche Risiken bestehen.
Konisation
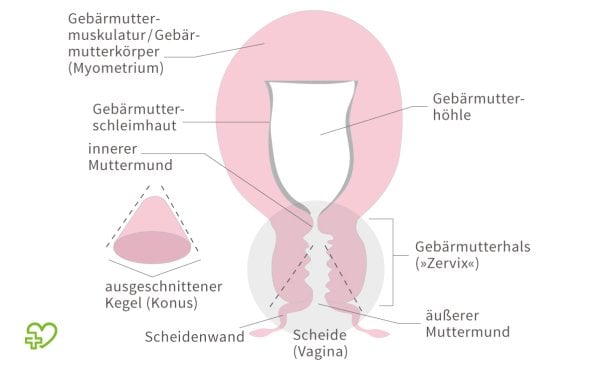
Eine Konisation ist ein operativer Eingriff, bei dem man von der Scheide aus ein kegelförmiges Gewebestück (sog. Konus) aus Gebärmutterhals und Muttermund entnimmt. Die Gebärmutter selbst bleibt dabei unangetastet.
Anlass für solch eine Konisation sind in der Regel (HPV-bedingte) Zellveränderungen, die mikroskopisch abgeklärt werden sollen. Denn bei derartig veränderten Zellen besteht die Gefahr, dass diese sich zu Gebärmutterhalskrebs entwickeln oder auf einen bereits bestehenden Tumor hindeuten.
Solche Zellveränderungen im Gebärmutterhals oder am Muttermund lassen sich beispielsweise im Rahmen der gynäkologischen Krebsfrüherkennung (z. B. beim Pap-Test oder bei einer Scheidenspiegelung) feststellen.
Während der Konisation lassen sich auffällige, leicht zugängliche Gewebeveränderungen in der Regel bereits mit entfernen. Der Eingriff dient deshalb nicht nur der Diagnose, sondern kann gleichzeitig auch Therapiemaßnahme sein.
Konisation: Ablauf
Je nach Ausmaß der geplanten Gewebeentnahme erfolgt eine Konisation meist entweder unter örtlicher Betäubung oder einer leichten Narkose. Der Eingriff dauert durchschnittlich 20 bis 30 Minuten. Ein Krankenhausaufenthalt ist eher selten erforderlich – meist findet der Eingriff ambulant statt.
Für die Konisation führt die Ärztin oder der Arzt zunächst vorsichtig ein trichterförmiges Untersuchungsgerät (das sog. Spekulum) in die Scheidenöffnung ein. So lassen sich Gebärmutterhals und Muttermund gut erkennen.
Dann schneidet man mit einer elektrischen Schlinge (Elektroschlingenexzision, Schlingenkonisation) oder mit einem Laser (Laserkonisation) ein kegelförmiges Gewebestück (Konus) aus der Oberfläche von Muttermund und Gebärmutterhals heraus.
Theoretisch lässt sich das zu untersuchende Gewebe auch mit einem Skalpell entnehmen (sog. Messerkonisation). Diese Methode kommt jedoch nur noch in Ausnahmefällen zum Einsatz, da sie häufiger mit Blutungen oder entzündlichen Reaktionen einhergeht.
Schlingenkonisation
Für die Schlingenkonisation (Elektroschlingenexzision) verwendet man eine elektrisch erhitzte Drahtschlinge, um das Gewebe zu entfernen. Die Größe der Schlinge entspricht dabei jeweils der Ausdehnung der Zellveränderung. Beim Ausschneiden des Gewebes wird gleichzeitig die Blutung gestillt.
Der Nachteil gegenüber einer Messerkonisation besteht darin, dass Geweberänder nicht mit gleicher Sicherheit beurteilt werden können.
Laserkonisation
Bei der Laserkonisation kommt es im Vergleich zur Messerkonisation ebenfalls deutlich seltener zu Nachblutungen. Zudem ist das Risiko einer Zervikalkanalstenose, also einer Verengung des Kanals zwischen Scheide und Gebärmutterhöhle, geringer.
Im Unterschied zur Schlingenkonisation ist eine Bewertung der Schnittränder des Gewebes bei einer Laserkonisation mit größerer Sicherheit möglich.
Form der Gewebeprobe ist altersabhängig
Bei jüngeren Frauen befinden sich Gewebeveränderungen eher am Übergang von Gebärmutterhals zu Scheide. Bei Frauen, die die Wechseljahre bereits hinter sich haben, entstehen Zellveränderungen dagegen meist innerhalb des Gebärmutterhalses.
Deshalb richtet sich die Form des zu entnehmenden Gewebestücks nach dem Alter: Bei jungen Frauen entnimmt man ein flaches kegelförmiges Gewebestück mit breiterem Durchmesser, bei älteren Frauen schneidet man eher einen spitzeren und höheren Gewebekegel heraus.
Nach der Gewebeentnahme
Nachdem das Gewebe entnommen wurde, verödet die Ärztin oder der Arzt die entstandene Wundfläche im Bereich des Gebärmutterhalses, um die Blutung zu stillen. Bei einer Schlingenkonisation ist das meist nicht notwendig.
Um sicherzugehen, dass sich eventuell bösartige Veränderungen nicht auf den Innenraum der Gebärmutter ausweiten, nimmt man mit der Konisation gleichzeitig auch eine Ausschabung der Gebärmutterschleimhaut (Kürettage) im Bereich des Muttermunds vor.
Die entnommene Gewebeprobe wird anschließend unter dem Mikroskop begutachtet. Bestätigt die mikroskopische Untersuchung, dass Vorstufen von Gebärmutterhalskrebs oder Gebärmutterhalskrebs im Frühstadium vorliegen, ist meist keine weitere Behandlung notwendig. Denn in der Regel wurde während der Konisation auffälliges Gewebe bereits vollständig entnommen.
Konisation: Wann ist sie ratsam?
Eine Konisation ist ratsam, wenn ...
- ... es Hinweise auf Zellveränderungen im Gebärmutterhalskanal oder Muttermund gibt und eine Gewebeprobe (Biopsie) kein eindeutiges Ergebnis liefert.
- ... größere Gewebemengen benötigt werden.
- ... sich die Zellveränderungen innerhalb des Gebärmutterhalskanals befinden. Denn diese lassen sich mithilfe des Kolposkops (eine Art Lupe mit Lichtquelle), das bei anderen Biopsieverfahren verwendet wird, nur schwer erkennen.
- ... der Verdacht besteht, dass Zellveränderungen bereits in tiefere Gewebeschichten vorgedrungen sind. Denn bei einer Konisation kann man Zellen gleich in einem größeren Gewebeverbund entnehmen.
Enthält das entnommene Gewebe tatsächlich Krebszellen, ist die Konisation meist auch die endgültige Therapiemaßnahme. Denn das erkrankte Gewebe wird damit gleichzeitig entfernt.
Auffällige Befunde beim Pap-Abstrich
Ist der Befund beim Pap-Abstrich auffällig, kann die Ärztin oder der Arzt eine Konisation in Erwägung ziehen. Etwa, wenn es wiederkehrende Hinweise auf leichte bis mittelschwere untypische Zellveränderungen (entspricht der Pap-Gruppe Pap III D) gibt, die sich trotz längerer Behandlung nicht zurückbilden und im Zusammenhang mit einem HPV-Infekt stehen.
Humane Papillomviren (HPV) können beim Geschlechtsverkehr übertragen werden. Einige Formen der Viren gelten als Hauptrisikofaktor für Krebsvorstufen und Gebärmutterhalskrebs. Tritt dieser Grad der Zellveränderungen gehäuft auf, ist eine Abklärung anhand einer feingeweblichen Untersuchung notwendig.
Auch wenn der Pap-Test stark veränderte Zellen nachweist, die auf Krebsvorstufen oder einen bösartigen Tumor hindeuten (Testergebnis Pap IV und Pap V), kann die Ärztin oder der Arzt eine Konisation anordnen, um Gewebe für die mikroskopische Untersuchung zu gewinnen.
Wenn Vorstufen von Gebärmutterhalskrebs, ein Karzinom in situ (örtlich begrenzter, sich auf die oberste Schleimhaut beschränkender Tumor) oder Tumoren in bestimmten Stadien bei bestehendem Kinderwunsch vorliegen, kann eine Konisation sowohl zur Diagnosesicherung als auch als therapeutische Maßnahme dienen: Das bösartig veränderte Gewebe wird bei der Konisation entfernt.
Heilungsverlauf und Komplikationen
Meist verläuft eine Konisation ohne weitere Probleme. Im direkten Anschluss an die Operation verspüren manche Frauen leichte Schmerzen. Diese lassen sich aber in der Regel gut mit Schmerzmitteln (z. B. Ibuprofen oder Paracetamol) behandeln. Auch leichte Blutungen sind möglich.
Etwa eine Woche nach dem Eingriff wird der Wundschorf abgestoßen. Dann kann es vorübergehend zu leichten Blutungen oder rötlichem Ausfluss kommen. Im Normalfall ist die Heilung der Operationswunde am Muttermund nach 4 bis 6 Wochen abgeschlossen.
Um die Heilung zu unterstützen, werden Frauen nach einer Konisation meist einige Tage krankgeschrieben. In dieser Zeit sollte man sich körperlich auch etwas schonen. Wie lange die Krankschreibung genau erfolgt, kann sich von Fall zu Fall unterscheiden.
Ist der Heilungsprozess abgeschlossen, hat eine Konisation normalerweise keine weiteren Auswirkungen auf die Gesundheit oder die körperliche Belastbarkeit. Geschlechtsverkehr ist dann wieder uneingeschränkt möglich und auch einer Schwangerschaft steht in der Regel nichts im Weg. Je nach Ausmaß des Eingriffs kann allerdings das Risiko für eine Frühgeburt steigen.
In sehr seltenen Fällen kann es vorkommen, dass der Gebärmutterhals nach einer Konisation verklebt und sich Blut oder Flüssigkeiten in der Gebärmutter ansammeln. Bei solch einer Komplikation kann eine erneute Operation erforderlich sein. Darüber hinaus ist es möglich, dass sich der äußere Muttermund verengt, was später zu einem verzögerten Geburtsverlauf führen kann.
Wenn bei Ihnen eine Konisation ansteht, lassen Sie sich von Ihrer Ärztin oder Ihrem Arzt vorab über mögliche Risiken und Komplikationen aufklären.

















